

















Estude fácil! Tem muito documento disponível na Docsity

Ganhe pontos ajudando outros esrudantes ou compre um plano Premium


Prepare-se para as provas
Estude fácil! Tem muito documento disponível na Docsity
Prepare-se para as provas com trabalhos de outros alunos como você, aqui na Docsity
Os melhores documentos à venda: Trabalhos de alunos formados
Prepare-se com as videoaulas e exercícios resolvidos criados a partir da grade da sua Universidade
Responda perguntas de provas passadas e avalie sua preparação.

Ganhe pontos para baixar
Ganhe pontos ajudando outros esrudantes ou compre um plano Premium
Comunidade
Peça ajuda à comunidade e tire suas dúvidas relacionadas ao estudo
Descubra as melhores universidades em seu país de acordo com os usuários da Docsity
Guias grátis
Baixe gratuitamente nossos guias de estudo, métodos para diminuir a ansiedade, dicas de TCC preparadas pelos professores da Docsity
Resumo para prova de embriologia aplicada
Tipologia: Notas de estudo
1 / 29

Esta página não é visível na pré-visualização
Não perca as partes importantes!






















Espermatogênese ou gametogênese masculina
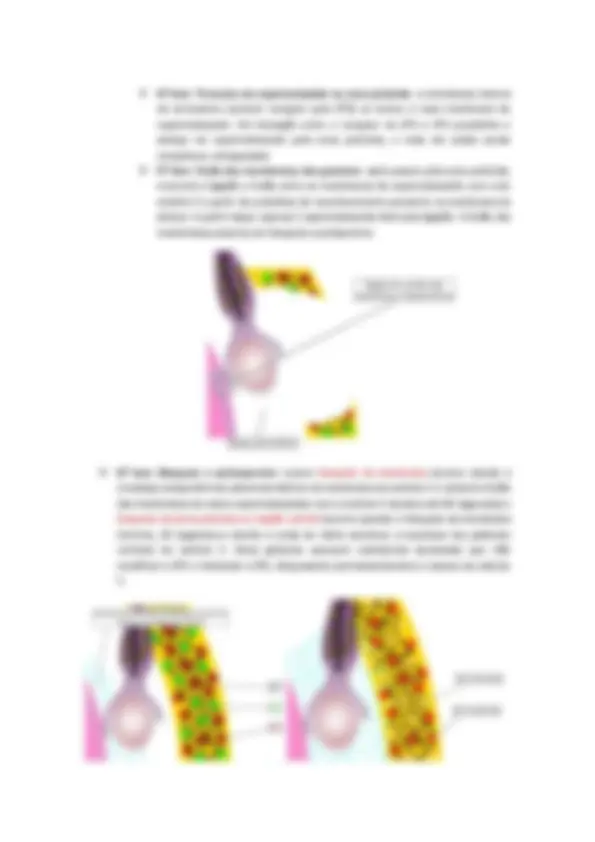
➢ Espermiogenese: ocorrerá a modificação da espermatide, principalmente no complexo de Golgi, mitocôndrias e centríolos, dando origem ao espermatozoide. Na cabeça do espermatozoide teremos o núcleo e o acrossomo (derivados do complexo de Golgi), região do colo (encontramos centríolos) e a região da cauda (centríolos associados a microtubulos). A diminuição do volume celular do espermatozoide se deve a eliminação dos corpos residuais, compactação do volume nuclear e condensação dos cromossomos. No final da espermiogenese, o espermatozoide adquire motilidade. Na espermiação ocorre a perda das pontes citoplasmáticas e liberação dos espermatozoides para a luz do túbulo seminífero.
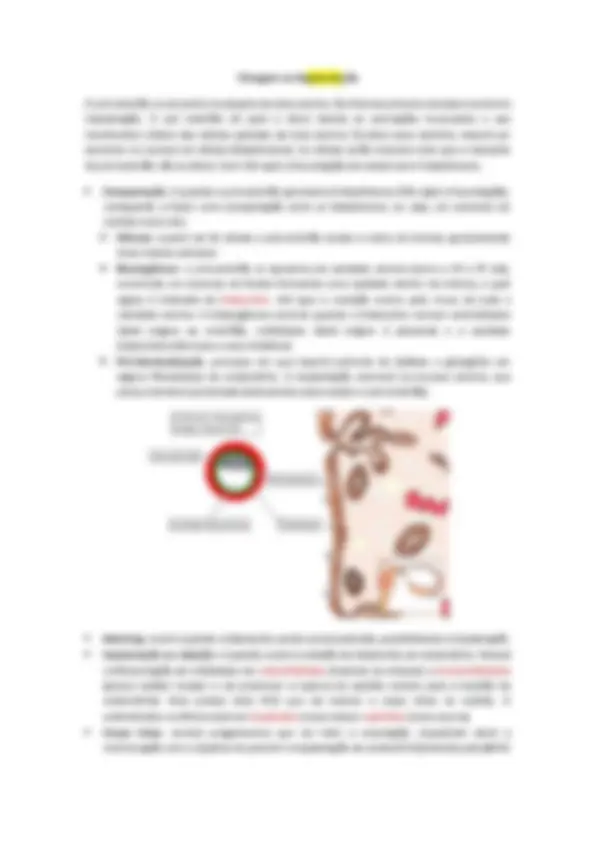
Até a 12ª há mitoses e, consequentemente, o aumento do numero de ovogonias. Entre a 12ª e a 20ª semana ocorre meiose, e todas as ovogonias darão origem aos ovócitos I (n =46), não restando mais nenhuma ovogonia (células tronco de linhagem germinativa). A divisão celular é interrompida na fase de diplóteno da meiose I, permanecendo assim até a puberdade. ➢ Foliculogênese: ocorre junto com a diferenciação do ovócito I, seu objetivo é realizar o crescimento e maturação folicular, culminando com a formação do folículo maduro. Algumas células somáticas do ovário se diferenciam em células granulosas ou foliculares, formando, inicialmente, o folículo primordial (composto de ovócito I e uma camada de células foliculares). A partir da puberdade, um grupo de folículos primordiais é ativado, e então haverá a maturação completa de um único folículo. ➢ Folículo primário unilaminar: será formado pelas células foliculares, a zona pelúcida (camada acelular glicoproteica) e o ovócito I. Ele se forma devido ao estimulo de FSH ➢ Folículo primário multilaminar: formado por múltiplas camadas de células foliculares concêntricas ao ovócito I, entretanto haverá a diferenciação de algumas células do estroma ovariano, chamadas agora de células da teca. ➢ Folículo antral ou secundário: grande proliferação das células foliculares, formando acumulo de liquido (denominado antro) no interior. As células da teca se diferenciam em duas camadas, a externa e a interna (essa produz hormônios esteroides). ➢ Ovário produz estrógeno e progesterona
➢ Folículo maduro: apenas um folículo chegará nesse estágio. Ele possui uma única cavidade antral, ao redor dela temos as células foliculares, teca interna e teca externa. Internamente, vê-se o cumulus oophorus (acumulo de células foliculares próximo ao ovócito I) e o ovócito I (que possui ao seu redor a zona pelúcida e a corona radiata). Os outros folículos degeneram (atresia folicular). Até ele chegar em folículo maduro leva em torno de 90 dias. Ele possui 2,5 cm ➢ Antes da ovocitação , o ovócito I termina a meiose I, dando origem ao 1º corpúsculo polar (que irá degenerar) e ao ovócito II (possui muitos nutrientes e chegará até a fecundação). O ovócito II entrará na meiose II, mas será interrompido, e a meiose só continuará caso ocorra a fecundação, caso contrário o ovócito II será degenerado. ➢ Ovocitação: é quando o ovócito II deixa o ovário e é capturado pelas fimbrias da tuba uterina. As células do cumulus oorphorus se dispersam e liberam o conjunto de ovócito II, 1º corpúsculo, zona pelúcida e corona radiata.
espermatozoide e à contração e relaxamento das camadas musculares da vagina e do útero.
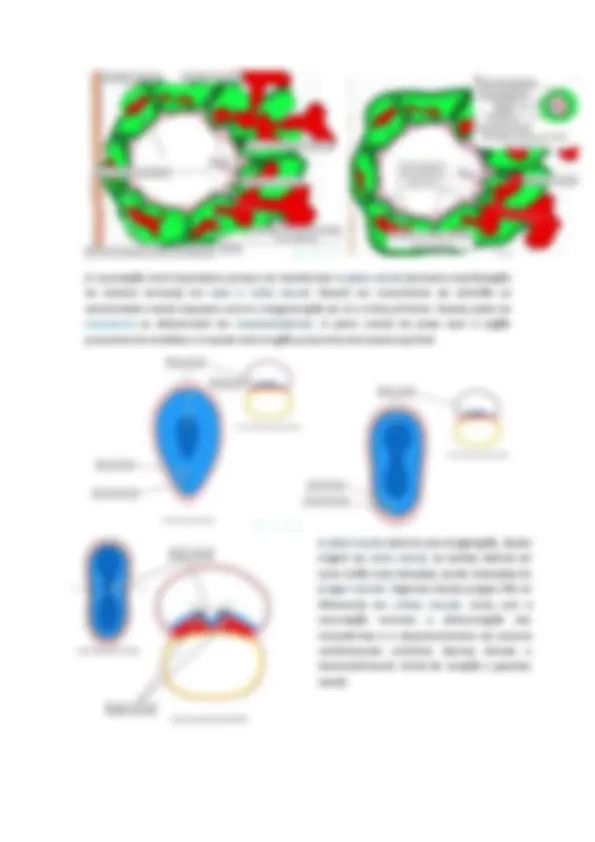
➢ 4ª fase: Travessia do espermatozóde na zona pelúcida: a membrana interna do acrossomo (contem receptor para ZP2) se tornou a nova membrana do espermatozoide. Há interação entre o receptor de ZP2 e ZP2 possibilita o avanço do espermatozoide pela zona pelúcida, e toda ela acaba sendo rompida ou ultrapassada ➢ 5ª fase: Fusão das membranas dos gametas: após passar pela zona pelúcida, ocorrerá a ligação e fusão entre as membranas do espermatozoide com a do ovócito II a partir de proteínas de reconhecimento presente na membrana de ambos. A partir daqui, apenas 1 espermatozoide fará essa ligação. A fusão das membranas propicia um bloqueio a polispermia. ➢ 6ª fase: Bloqueio a poliespermia: ocorre bloqueio da membrana (ocorre devido a mudança temporária de potencial elétrico da membrana do ovócito II e evitará a fusão das membranas de novos espermatozoides com o ovócito II durante até 60 segundos) e bloqueio da zona pelúcida ou reação cortical (ocorre quando o bloqueio da membrana termina, 60 segundos,e devido a onda de cálcio acontece a exocitose dos grânulos corticais do ovócito II. Esses grânulos possuem substancias (protease) que irão modificar a ZP3 e hidrolisar a ZP2, bloqueando permanentemente o acesso ao ovócito II.
Clivagem ou Segmentação O pré embrião se encontra na ampola da tuba uterina. No final da primeira semana ocorrerá a implantação. O pré embrião irá para o útero devido as contrações musculares e aos movimentos ciliares das células epitelias da tuba uterina. Durante esse caminho, haverá um aumento no numero de células (blastômeros). As células serão menores visto que o tamanho do pré embrião não se altera. Com 36h após a fecundação ele estará com 4 blastômeros.
➢ O sincício (células multinucleadas) irá invadir o endométrio e o cito (células mononucleadas) irá proliferar.
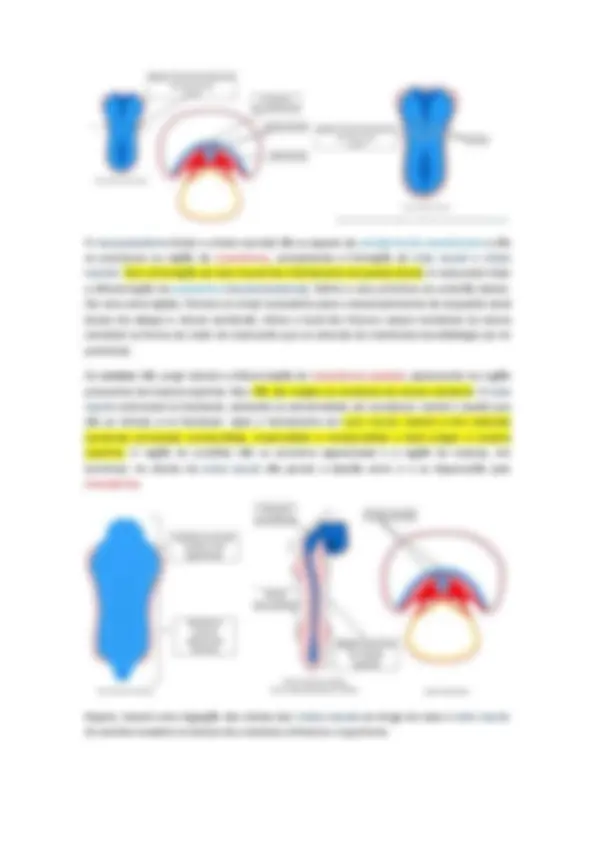
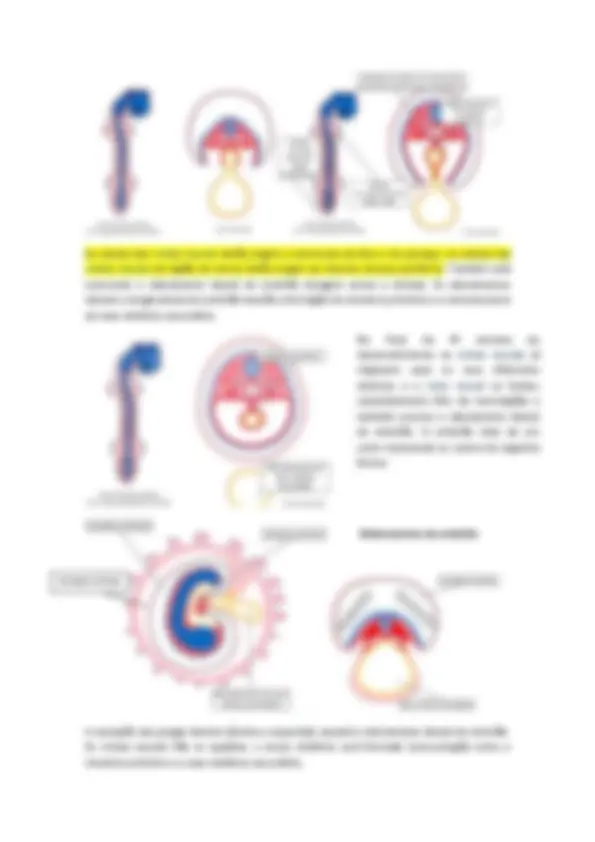
A cavidade coriônica será importante para separar o embrioblasto do trofoblasto, permitindo contato apensas entre eles devido ao pedículo de conexão e também é importante para fornecer espaço para o crescimento do embrioblasto e suas cavidades. Gastrulação No início da 3ª semana, temos o saco gestacional ou cavidade coriônica e o pré embrião (mostrados na imagem acima). Chama-se “disco embrionário bilaminar” porque é formado de epiblasto e hipoblasto. Na gastrulação o disco embrionário bilaminar se transformará em um embrião trilaminar.
As células laterias do epiblasto começam a proliferar em direção ao sulco primitivo e depois, essas novas células do epiblasto começam a se posicionar entre a camada de epiblasto e a camada de hipoblasto. Essa migração continuará e as células do hipoblasto serão substituídas por essas células oriundas do epiblasto, gerando, assim, o endoderma. No final da gastrulação, teremos 3 camadas: ectoderma (a antiga camada de epiblasto, só que agora sem pluripotencia), o mesoderma (o terceiro folheto recém formado) e o endoderma(hipoblasto substituído pelas células oriundas do sulco primitivo) ➢ O ectoderma originará o neuroectoderma (esse, por sua vez, dará origem ao tubo e cristas neurais) e ao ectoderme de revestimento ➢ O endoderma formará o epitélio de revestimento interno do intestino primitivo ➢ O mesoderma intraembrionário originará os demais tecidos que não se formam a partir do endoderma ou do ectoderma ➢ Haverá a formação de duas depressões no ectoderma: a membrana bucofaringea (futura região da boca) localizada na região cranial e a membrana cloacal (futura região da cloaca), localizada na região caudal
A parede ventral do canal notocordal irá se fusionar com o endoderma subjacente, formando o canal neuroentérico que permite a comunicação entre a cavidade amniótica e o saco vitelínico secundário. Esse canal sumirá porque a placa notocordal irá se achatar (irá em direção ao endoderma). Depois, essa placa irá voltar para a região do mesoderma, formando a notocorda (derivadas de células epiblasticas do nó primitivo e é constituída de células mesodérmicas.
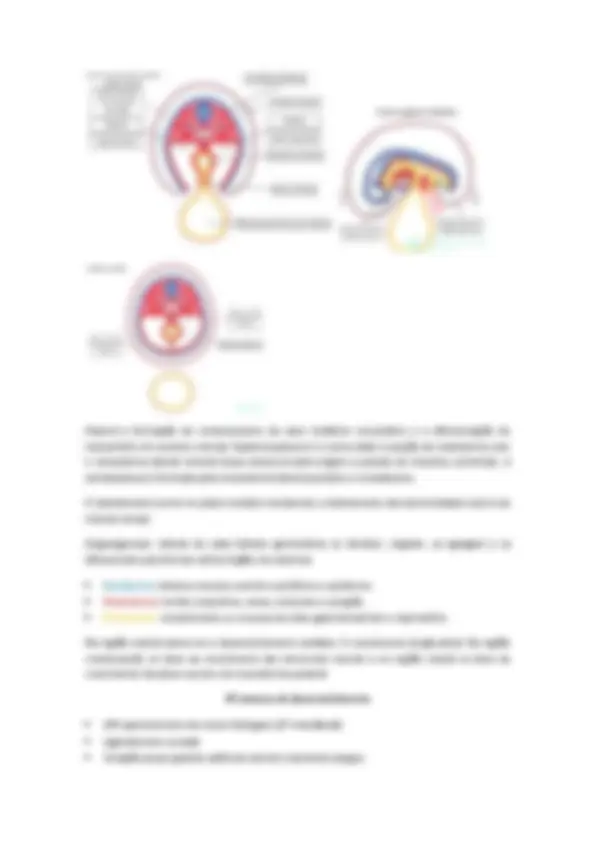
O embrião continua circundado pelos mesmos anexos embrionários. Haverá a formação do manto citotrofoblástico (quando o cito invade o sincício e entra em contato com a decídua). No final da 3ª semana, teremos o manto citotrofoblástico, os vasos sanguíneos intra e extraembrionários e as vilosidades coriônicas terciarias (formadas por mesoderma extraembrionário com vasos sanguíneos, cito e sincício). Neurulação Se inicia na 3ª semana e terminará na 4ª semana. A placa neural irá se alongar, invaginar e irá formar o sulco neural. A linha e o nó primitivo serão degenerados ao longo da neurulação. Conforme a placa neural vai se alongando para formar o sulco neural, há a formação das aortas dorsais (buraquinhos no mesoderma intraembrionário)
O neuroectoderma (tubo e cristas neurais) vão se separar do ectoderma de revestimento e vão se posicionar na região do mesoderma, completando a formação do tubo neural e cristas neurais. Com a formação do tubo neural há o fechamento da parede dorsal. A notocorda Induz a diferenciação da ectoderme (neuroectoderme), Define o eixo primitivo do embrião dando- lhe uma certa rigidez, Fornece os sinais necessários para o desenvolvimento do esqueleto axial (ossos da cabeça e coluna vertebral), Indica o local dos futuros corpos vertebrais (a coluna vertebral se forma ao redor da notocorda que se estende da membrana bucofaríngea ao nó primitivo). Os somitos vão surgir devido a diferenciação do mesoderma paraxial, aparecendo na região presuntiva da medula espinhal. Eles irão dar origem as vertebras da coluna vertebral. O tubo neural continuará se fechando, sobrando as extremidades do neuróporo cranial e caudal que são as ultimas a se fecharem. Após o fechamento do tubo neural, haverá a três vesículas (cerebrais primarias): prosencéfalo, mesencéfalo e rombencéfalo e dará origem a medula espinhal. A região do encéfalo não se encontra segmentada e a região da medula, sim (somitos). As células da crista neural vão perder a adesão entre si e se dispersarão pelo mesoderma. Depois, haverá uma migração das células das cristas neurais ao longo de todo o tubo neural. Os somitos invadem os brotos dos membros inferiores e superiores.
As células das cristas neurais darão origem a estruturas da face e do pescoço. As células das cristas neurais da região do tronco darão origem ao sistema nervoso periférico. Também está ocorrendo o dobramento lateral do embrião (imagem acima a direita). Os dobramentos laterais e longitudinais do embrião levarão a formação do intestino primitivo e o remanescente do saco vitelínico secundário. A evolução das pregas laterais (direita e esquerda) causará o dobramento lateral do embrião. As cristas neurais irão se espalhar, o ducto vitelínico será formado (comunicação entre o intestino primitivo e o saco vitelínico secundário. No final da 4ª semana do desenvolvimento as cristas neurais já migraram para os seus diferentes destinos e o tubo neural se fechou completamente (fim da neurulação) e também ocorreu o dobramento lateral do embrião. O embrião visto de um corte transversal se contra da seguinte forma: Cavidade coriônica Dobramentos do embrião